近日,浙江大学化学系唐睿康教授和浙江大学医学院附属第二医院、转化医学研究院王本副教授联合研究团队在人造血研究领域取得的新成果。通过五年的研究,该研究团队成功给红细胞穿上了一件特殊的“外套”,使供血者和受血者血型不一致的情况下也能进行输血,实现了“通用熊猫血”的人工构建和安全输血。如果此项技术能够成功在临床应用,那么特殊血型血液储备不足的现状将成为历史,身怀稀有“熊猫血”的患者也不会再因为一血难求而身陷危机。
来源:Freepik.com
是什么血型,谁说了算?
说到血型,大家可能首先想到的就是ABO血型系统。ABO血型系统是最常见也是最重要的,但是它并不是唯一的血型系统。除了ABO,还有 Rh 等血型系统。
血型是由什么决定的呢?
血型的本质,其实就是人类血液中红细胞表面携带的抗原类型。ABO血型系统中的抗原为A、B、H三种,其本质是脂类和蛋白质上面连接的糖链。O型血的人红细胞上携带(称为表达)H抗原,A型血的人虽然也携带H抗原,但是他们携带的A基因可以将H抗原转化(称为修饰)成A抗原,同理B型血的人携带的B基因可以将H抗原修饰成B抗原。AB型的人则同时携带A基因和B基因,可以将红细胞表面的H抗原修饰成A抗原或者B抗原。
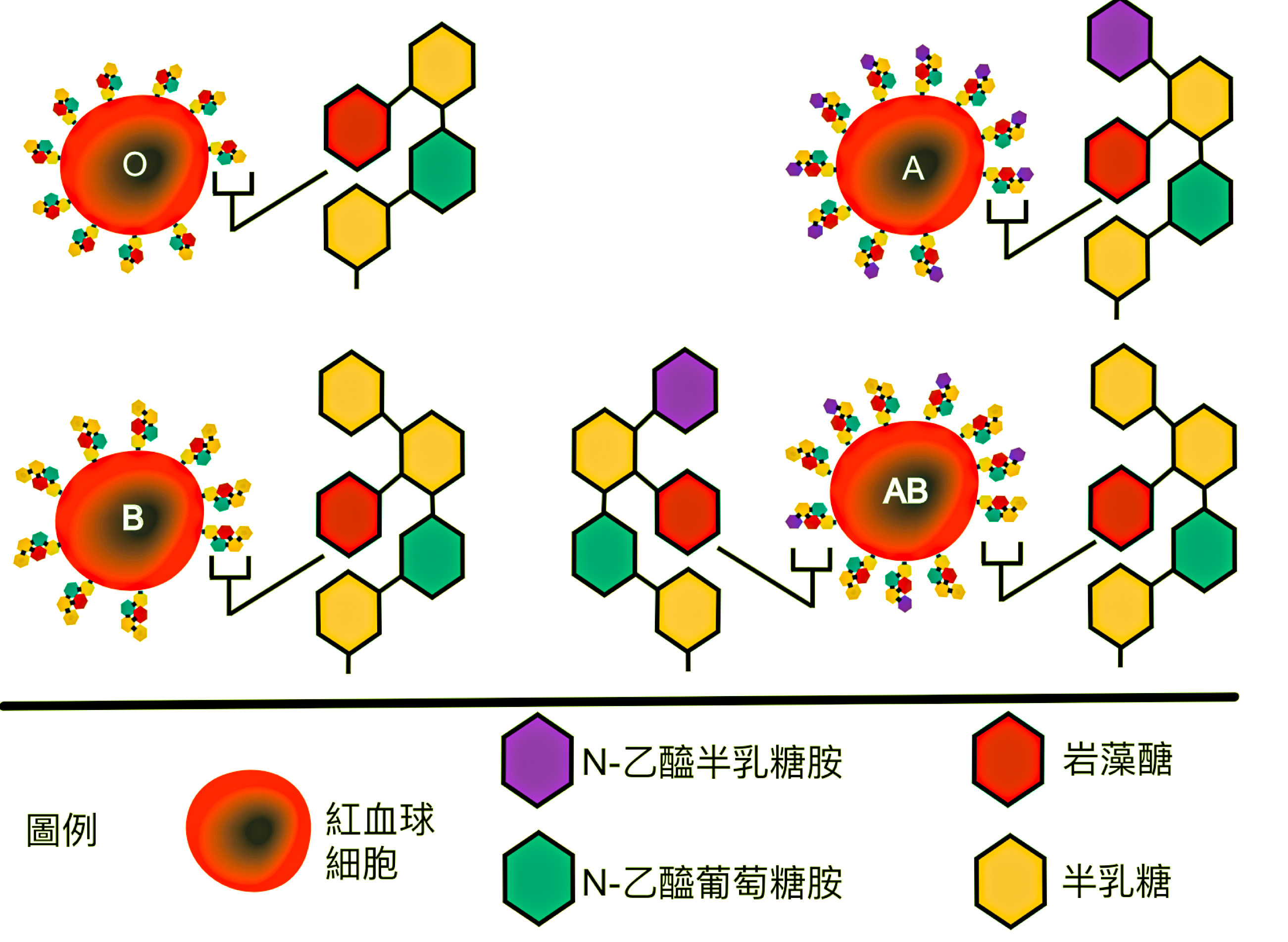
ABO血型系统及其对应的A、B、H抗原示意图,来源:Freepik.com
Rh血型系统是独立于ABO血型之外的系统,其抗原是红细胞表面上的蛋白质,有C、c、D、E、e等。其中D抗原是最重要的一种,拥有D抗原的人称为Rh(D)阳性,没有D抗原的人则是Rh(D)阴性。
Rh血型重要性不亚于ABO血型,但是相比于ABO血型,很多人对Rh血型并不了解。这是因为,在中国,超过99%的人都拥有D抗原,在输血配型的时候差不多不用考虑Rh血型系统的一致性。
但也有1%的人是Rh(D)阴性血型,由于稀有,他们在需要输血的时候往往比普通人危险得多,因为血库中适合他们的血液很难有充足的储备,所以,Rh(D)阴性血型也被称为“熊猫血”。
因为稀有,拥有Rh(D)阴性血型人在全国各地组建互助组织:这些流淌着同样稀有血液的人们集合起来,形成一个“活血库”,为彼此的安全增加一份保障。
为什么输血需要配型?
血型抗原之所以被称为“抗原”,就是因为它们会引起人体的免疫反应。如果一个人体内进入了原本没有的抗原,免疫系统就会对这些异端分子进行攻击,以保障体内环境的纯洁性。输血的过程中,如果一个O型血的人被输入A型或者B型血,他/她的免疫系统就会攻击从未见过的A或B型抗原。这种免疫攻击会造成红细胞破裂(溶血)等等不良输血反应,严重时会带来生命危险。(反过来,如果A型或B型血的人被输入O型红细胞,他们的免疫系统因为曾经见过H抗原,所以不会攻击新来的O型红细胞。)
红细胞溶血反应想象图,来源:Freepik.com
一个Rh(D)阴性的人被输入Rh(D)阳性血液也是如此。因此,对于Rh(D)阴性尤其是O型Rh(D)阴性的人来说,输血时混入其他抗原,是性命攸关的大事。

国外献血公益广告,ABO血型和Rh血型区分的非常清楚,来源:Freepik.com
“通用熊猫血”,输血不需要配型,是如何做到的?
我们上面提到,Rh(D)阳性血液中的红细胞表面携带有D抗原。D抗原第一次进入Rh(D)阴性人的体内,不会引起危险,但是会诱导Rh(D)阴性的人产生能与D抗原结合的抗体。如果D抗原第二次进入此人体内,这些抗体就会与D抗原强烈反应,危及生命。所以紧急情况下可以给Rh阴性受血者输入Rh阳性血液,但只限于第一次,第二次输入就会有显著的免疫反应。
如何使Rh(D)阴性受血者体内的免疫系统忽略掉D抗原呢?其中一个办法是,将D抗原藏起来。此次浙大团队研究的“通用熊猫血”,利用的正是这个原理。
研究团队用一层与细胞膜外层类似的三维凝胶网络将 Rh(D)阳性的红细胞包裹起来,相当于给红细胞穿上了一件“外套”,让红细胞本身携带的D抗原隐藏在三维凝胶网络之内,从而不会被免疫系统识别,也就自然不会引起免疫反应。
说到这里,可能有人会有疑问:穿上“外套”的红细胞还能发挥它的功能吗?
因为“外套”柔软且通透性好,所以并不会影响红细胞的柔韧性,也能保证氧气和二氧化碳正常通过。穿了“外套”的小鼠红细胞与未改造的红细胞在体外有着相同的功能,并且在体内有相似的分布和寿命。
研究者们也测试了穿“外套”的人类红细胞在兔子体内的免疫原特性,实验结果证明这层“外套”确实能够有效遮蔽D抗原。此外,研究者们还预测,这层“外套”也同样能够遮蔽ABO血型系统中的A和B抗原,使得改造过的红细胞成为通用的O型。
当然,这项研究距离临床应用还是有不小的距离,现阶段存在一些需要解决的问题。
首先,改造过的红细胞虽然在体外看似正常,但是在体内环境中能不能维持正常的功能?其次,这些改造过的红细胞在体内被代谢掉的时候会不会产生副作用?再次,从实验数据来看,虽然兔子只接受了很少量的改造过的红细胞,但是仍然有微量的抗体产生,那么当改造过的红细胞被大量用在人体中是否仍然安全?
真正的O型Rh(D)阴性红细胞的改造工程是输血界的”圣杯“。如果上述问题能够得到解决,此项研究将会成为人类输血史上里程碑式的进展。
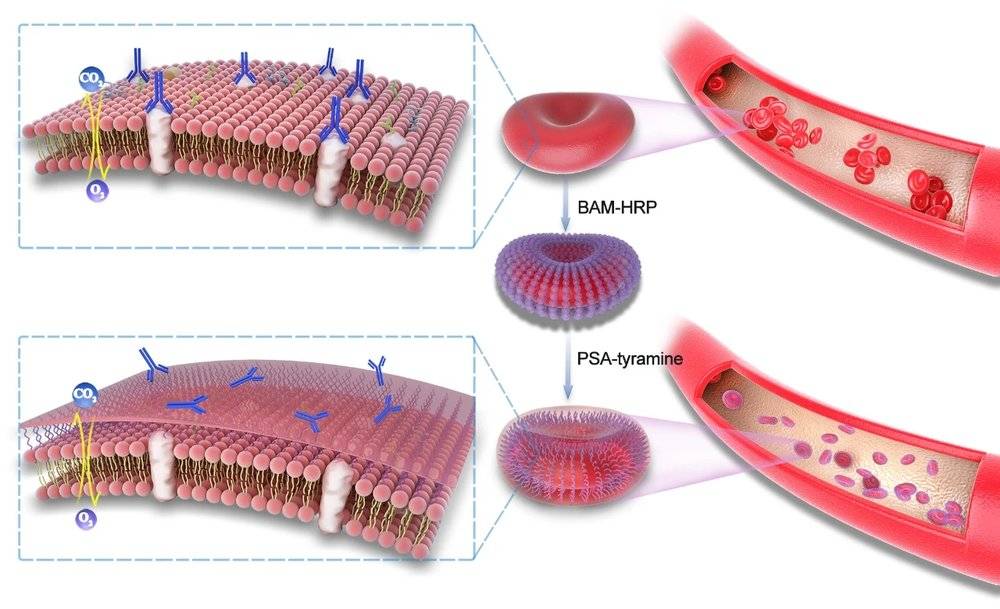
“通用熊猫血”的制备过程,来源:《科学进展》3月21日号
除了被遮盖,血型还能被修改
RhD抗原是一种蛋白质,无法修改、只能遮蔽,而身为糖类的ABH抗原则比较容易互相转化。我们上面提到A、B基因能将H抗原改变成A、B抗原,这个过程中需要在H抗原上添加一个糖类分子。
为了制造通用的O型红细胞,科学家一直在寻找能够在体外将A、B抗原还原成H抗原的酶。事实上能将A抗原、B抗原还原成H抗原的酶分别在2007年、1982年就被发现了,并且也一直在更新换代之中。但是,囿于转换效率和成本方面的问题,这项技术一直没能得到临床应用。
为了解决用血难题,科学家们也在考虑人工制造模拟血液,试图研制出通用的、易保存和使用的红细胞替代品,实现输血目的。
输血的主要目的是恢复失血病人的氧气/二氧化碳转移能力。利用体外修改从人体内取得的红细胞是一种方法,同时,人们也一直在探索红细胞之外的能够携带氧气和二氧化碳的物质,其中最主要的是基于血红蛋白的携氧载体 (hemoglobin-based oxygen carriers,HBOC) 和基于全氟化碳的携氧载
体 (perfluorocarbon-based oxygen carriers,PFBOC)。
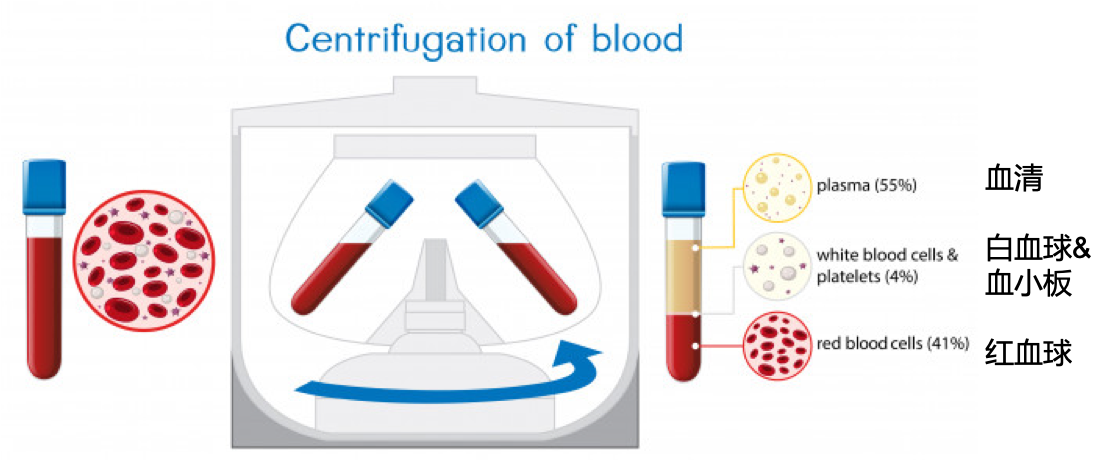
血液成分示意图,来源:Freepik.com
血红蛋白是红细胞中的主要功能成分,负责搬运氧气分子。但是离开红细胞的血红蛋白与氧气结合力太强,并且会与血管中存在的一氧化氮结合引起血管收缩。因为这些缺陷,血红蛋白不能直接应用在输血中。为了改造血红蛋白,人们尝试了基因重组、交联、聚合、封装等等方式来制造基于血红蛋白的携氧载体。
美国的一项发明利用人工合成的纳米材料将血红蛋白包裹起来制成小号的人工红细胞,再制成冻干粉长期保存,需要使用的时候加水溶解,就能够迅速投入使用。虽然这种人工红细胞在体内的停留时间平均只有8到12小时,但是在急救的时候也能发挥重要作用 。
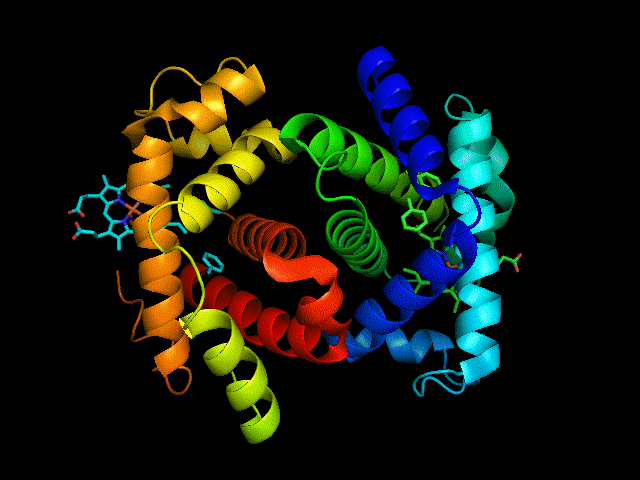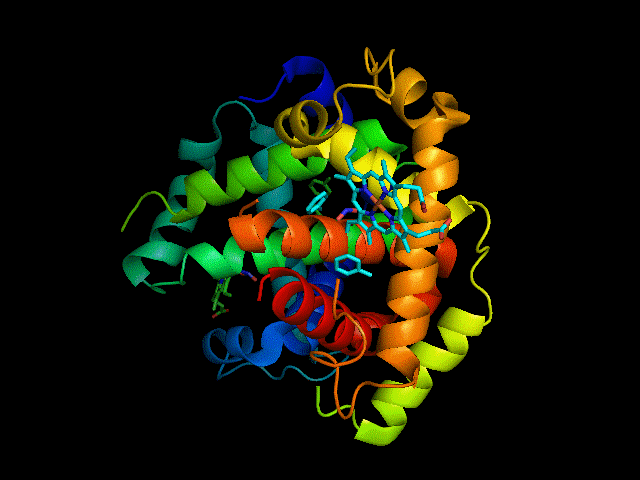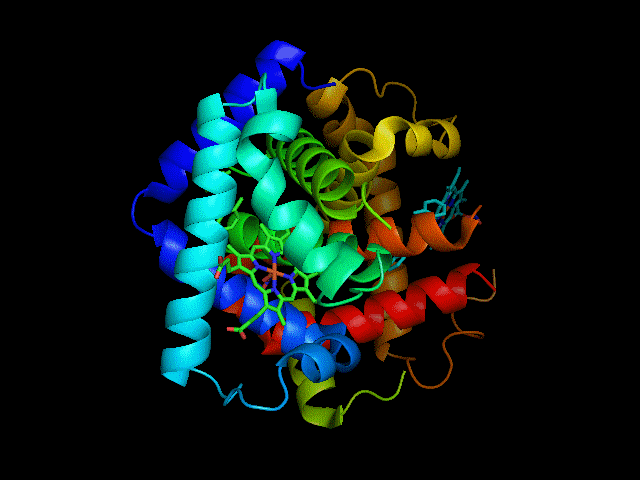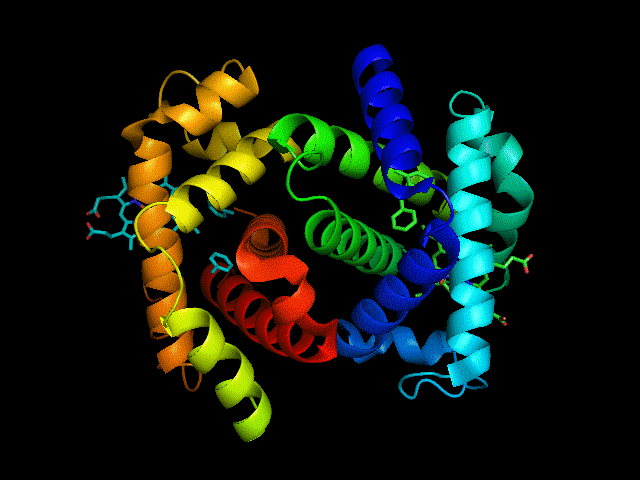
动图:血红蛋白三维结构,作者:Gabby8228
除了直接用来源于生物本身的血红蛋白,化合物全氟化碳因为可以结合并释放氧气的特点,也被应用在人造血液当中。全氟化碳不溶于水,需要制备成乳浊液,并与抗生素、维生素、营养成分和盐类等混合才能形成人工血液。
全氟化碳制备的人工血液也曾经在临床中使用,但是因为它不易储存,在使用过程中,病人需要吸入高浓度氧气来维持它的功能等条件的限制,全氟化碳制备的人工血液没有得到大范围推广和使用。
虽然对人造血液的研究已经有很大的进展,但其中也还存在着巨大挑战,在未来一段时间之内,临床医疗还是需要依赖爱心献血来保证正常的血液供给。
而对取自人体的红细胞进行处理,使其变得更加“通用”,是弥补科技和人力等方面不足的重要手段。此次浙江大学团队研发的“通用熊猫血”技术,如能成功应用于临床,将是世界上首个能够大批量制造Rh(D)阴性血的技术,无疑是Rh(D)阴性血型人群的福音。
 相关推荐
相关推荐



 渝公网安备 50019002502348号
渝公网安备 50019002502348号